Los FODMAP son un grupo de hidratos de carbono de cadena corta presentes en muchos alimentos habituales. En algunas personas se absorben de forma incompleta en el intestino delgado y, al llegar al colon, pueden fermentar con rapidez y atraer agua hacia la luz intestinal. Ese proceso puede favorecer síntomas como hinchazón, gases, dolor abdominal y cambios en el ritmo intestinal, especialmente en personas con síndrome del intestino irritable (Chey et al., 2022; Sultan et al., 2022).
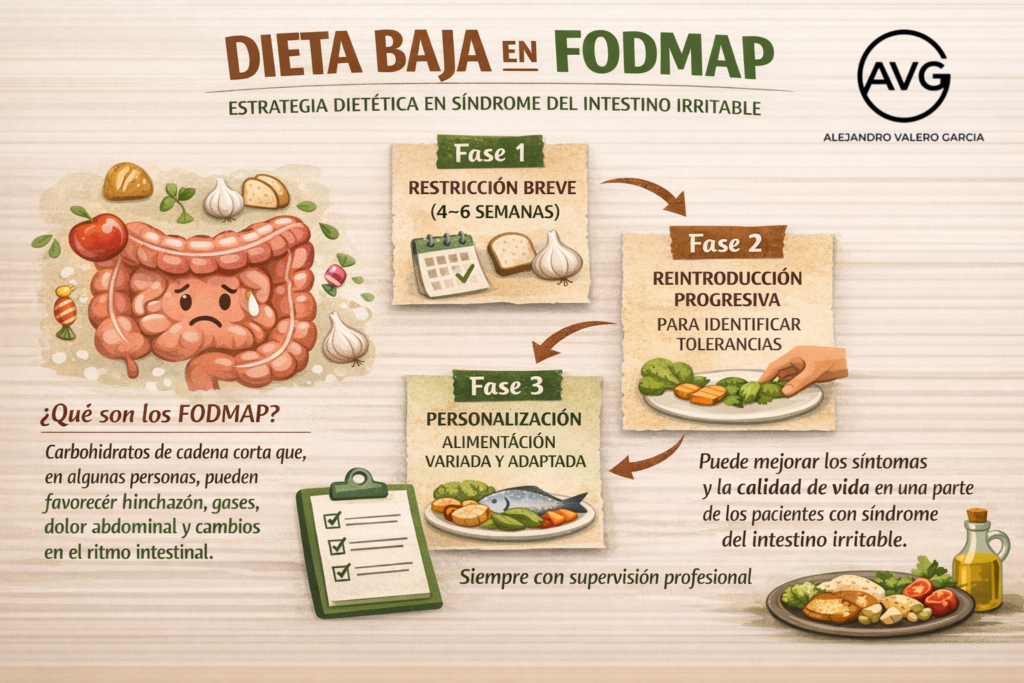
Ahora bien, los FODMAP no son alimentos “malos” ni justifican prohibiciones permanentes. La dieta baja en FODMAP no se diseñó como una pauta definitiva, sino como una herramienta clínica temporal para identificar qué alimentos, en qué cantidad y en qué circunstancias desencadenan síntomas en cada persona. Por eso se organiza en tres fases: una primera fase breve de restricción, una segunda de reintroducción ordenada para comprobar tolerancias y una tercera de personalización, cuyo objetivo es recuperar la mayor variedad alimentaria posible sin perder el control de los síntomas. Las guías clínicas insisten en que la fase restrictiva no debería prolongarse más de cuatro a seis semanas y en que, siempre que sea posible, el proceso debe hacerse con supervisión profesional (Chey et al., 2022; Sultan et al., 2022).
La evidencia disponible respalda sobre todo su utilidad en el síndrome del intestino irritable. En ese contexto, la dieta baja en FODMAP puede reducir síntomas como el dolor abdominal y la distensión y mejorar la calidad de vida en una parte relevante de los pacientes, aunque no todos responden igual ni con la misma intensidad (Chey et al., 2022; Lacy et al., 2021; Kuźmin et al., 2025).
También conviene evitar que la fase restrictiva se convierta en un hábito crónico. La literatura no demuestra con claridad una reducción global de la diversidad de la microbiota, pero sí describe un descenso consistente de bifidobacterias durante la etapa de restricción. Por eso la reintroducción y la personalización constituyen una parte esencial del método. De hecho, los estudios de seguimiento sugieren que una personalización bien realizada puede mantener la mejoría clínica a más largo plazo sin reproducir necesariamente los mismos efectos observados durante la restricción inicial (So et al., 2022; Staudacher et al., 2022).
En definitiva, la dieta baja en FODMAP funciona como una herramienta de precisión destinada a aliviar síntomas, identificar desencadenantes individuales y construir una pauta variada, suficiente y adaptada a cada caso. Esto es que supone una herramienta transitoria y no debe entenderse como una dieta de exclusión permanente; en El arte de cuidar de nuestro cuerpo podemos leer que «para el cuidado, lo más eficaz a largo plazo es mantener el hábito de cuidarse, aboliendo aquellas conductas que sean perjudiciales y abrazando el conocimiento de otras que colaboren en ese cometido sine die porque, siguiendo una de las oraciones que nos dejó Aristóteles para la posteridad, la excelencia no depende de un solo acto, sino del hábito» (Valero, 2026).
Bibliografía:
Chey, W. D., Hashash, J. G., Manning, L., & Chang, L. (2022). AGA Clinical Practice Update on the role of diet in irritable bowel syndrome: Expert review. Gastroenterology, 162(6), 1737–1745.e5.
Kuźmin, L., Kubiak, K., & Lange, E. (2025). Efficacy of a low-FODMAP diet on the severity of gastrointestinal symptoms and quality of life in the treatment of gastrointestinal disorders—A systematic review of randomized controlled trials. Nutrients, 17(12), 2045.
Lacy, B. E., Pimentel, M., Brenner, D. M., Chey, W. D., Keefer, L. A., Long, M. D., & Moshiree, B. (2021). ACG Clinical Guideline: Management of irritable bowel syndrome. The American Journal of Gastroenterology, 116(1), 17–44.
So, D., Loughman, A., & Staudacher, H. M. (2022). Effects of a low FODMAP diet on the colonic microbiome in irritable bowel syndrome: A systematic review with meta-analysis. The American Journal of Clinical Nutrition, 116(4), 943–952.
Staudacher, H. M., Rossi, M., Kaminski, T., Dimidi, E., Ralph, F. S. E., Wilson, B., Martin, L. D., Louis, P., Lomer, M. C. E., Irving, P. M., & Whelan, K. (2022). Long-term personalized low FODMAP diet improves symptoms and maintains luminal Bifidobacteria abundance in irritable bowel syndrome. Neurogastroenterology & Motility, 34(4), e14241.
Sultan, N., Varney, J. E., Halmos, E. P., Biesiekierski, J. R., Yao, C. K., Muir, J. G., Gibson, P. R., & Tuck, C. J. (2022). How to implement the 3-phase FODMAP diet into gastroenterological practice. Journal of Neurogastroenterology and Motility, 28(3), 343–356.
Valero, A. (2026). El arte de cuidar de nuestro cuerpo. Ediciones Agoeiro.
Cómo citar esta publicación:
Valero, A. (2026). ¿Qué son los FODMAP?. Alejandro Valero García. Disponible en: https://alejandrovalerogarcia.com/que-son-los-fodmap/

